Segundo cuatrimestre de 2018
ISSN 2389-7910
ISSN Versión Digital 2389-8127
Construcción de una Guía Clínica de Intervención Psicológica para los Trastornos Disociales1
Érica Nathalia Mera Romo
Lina María González Ojeda
Estudiantes del Programa de Psicología
Universidad Mariana

Resumen
El presente artículo contiene el resultado del proceso de práctica profesional llevado a cabo en la OHSJD Hospital San Rafael de Pasto, el cual tuvo como objetivo construir una guía clínica encaminada a orientar los procesos diagnósticos e interventivos de los trastornos disociales en población infantojuvenil. La metodología utilizada consistió en la adopción de los requerimientos institucionales para la creación de guías clínicas, y la revisión documental científica de la etiología, curso, pronóstico, signos, síntomas, criterios diagnósticos, y clasificación de los trastornos disóciales, para finalmente, diseñar el protocolo de intervención para esta patología. La guía clínica tuvo un alcance interdisciplinar y aplicó para el uso de diversos profesionales pertenecientes al campo de la salud mental. La GPCTCECHIA para los trastornos disóciales, respondió a una necesidad contextual y generó impacto en la intervención psicoterapéutica, debido a la alta prevalencia de este tipo de trastornos en la población infantojuvenil de la región.
Palabras clave: intervención interdisciplinar, guía clínica, población infantojuvenil, protocolo de intervención, psicoterapéutica, terapia cognitivo comportamental, trastornos disóciales.
Introducción
La guía de práctica clínica para población infantojuvenil atendida en el Hospital San Rafael de Pasto, surge como respuesta a la necesidad de generar procesos organizados y sistemáticos. De esta manera, se formula como objetivo general orientar la fase diagnóstica y los procesos interventivos y de seguimiento de los trastornos disóciales, desde el paradigma cognitivo comportamental, para realizar un abordaje terapéutico interdisciplinar en este tipo de población. Por consiguiente, para alcanzar el objetivo general se plantearon objetivos específicos, que estuvieron encaminados a identificar la etiología, curso y pronóstico de los trastornos disociales; reconocer los signos, síntomas, criterio diagnóstico y clasificación de este trastorno; y establecer los criterios de remisión, plan de intervención, recomendaciones, seguimiento y finalización del tratamiento de los trastornos disóciales.
El proyecto tuvo como punto de partida los resultados obtenidos por medio de la fase diagnóstica, la cual se llevó a cabo a través de la observación contextual, revisión de historias clínicas, entrevistas y encuestas, y arrojó como resultados importantes la identificación de la inexistencia de proyectos, investigaciones y protocolos de atención dirigidos a la población infantojuvenil; además del reconocimiento de un abordaje desde una perspectiva multidisciplinar en la atención clínica y terapéutica. De esta manera, con la problemática identificada y la contextualización de la población fue posible reconocer diagnósticos principales y recurrentes en los niños y niñas. El trastorno disocial, se configura como una de las condiciones clínicas con mayor prevalencia en el abordaje psicoterapéutico del Hospital San Rafael.
Finalmente, el sustento teórico del proyecto estuvo enmarcado en la conceptualización de 3 aspectos importantes a saber: la definición de guía de práctica clínica, entendida como un conjunto de recomendaciones construidas de forma sistemática que orientan la toma de decisiones entre los diferentes profesionales de la salud en relación a la fase diagnóstica y proceso de intervención de un paciente (Arévalo, Fonseca, Ortuño y Arévalo, 2012); la perspectiva epistemológica, desde la cual define a las funciones ejecutivas como “un conjunto de habilidades implicadas en la generación, la supervisión, la regulación, la ejecución y el reajuste de conductas” (Verdejo y Bechara, 2010, p. 227); y por último, el abordaje clínico y psicopatológico del trastorno disocial clasificado como una patología que pertenece al grupo de trastornos de comportamiento y de las emociones de comienzo habitual en la infancia y la adolescencia (Organización Panamericana de la Salud, 1999).
Metodología
Para llevar a cabo la investigación, en primera instancia fue necesario realizar un proceso diagnóstico el cual contempló diferentes momentos, entre los cuales estaban la observación y la revisión de historias clínicas, con el fin de identificar los diagnósticos más recurrentes en la población infantojuvenil; en un segundo momento, se desarrollaron encuestas y entrevistas dirigidas a los diferentes profesionales de la salud de la OHSJD Hospital San Rafael de Pasto, que intervienen y atienden a esta población, con el objetivo de reconocer la ruta de atención, los procesos diagnósticos elaborados desde cada disciplina (insumos o instrumentos), el proceso de intervención (criterios, herramientas y objetivos), las principales dificultades en el quehacer diario y el manejo o necesidad de la implementación de una guía de atención clínica.
Es así como, la metodología empleada en la construcción del proyecto investigativo, se adhiere a los lineamientos principales sobre los cuales se debe consolidar una guía de práctica clínica, aspectos que según el Ministerio Nacional de Salud y Protección Social le otorgan claridad, factibilidad y validez científica. En este sentido, para llevar a cabo el propósito investigativo se realizó un proceso de adopción según los requerimientos institucionales de la OHSJD Hospital San Rafael de Pasto, para acoger el subtipo de guía de práctica clínica basada en la evidencia, el cual emplea criterios y métodos sistematizados para revisar la efectividad del proceso, incluye una revisión y análisis de material bibliográfico que involucra las experiencias de los profesionales del campo de la salud mental y las recomendaciones se fundamentaron en el nivel de evidencia recolectado; según las investigaciones este tipo de guías son las de mejor calidad por el fuerte respaldo metodológico con el que cuentan. (Ministerio de la Protección Social, 2010).
De esta manera, para la elaboración de la guía se tuvieron en cuenta aspectos metodológicos y de contenido, delimitando a la población infantojuvenil como la población objeto y el alcance hacia diversos profesionales de la salud mental (psicología, psiquiatría, enfermería y terapia ocupacional).
Finalmente, se realizó una revisión documental acerca de los trastornos disociales para seleccionar, analizar y sistematizar coherentemente la información presentada y posteriormente construir el protocolo de intervención para esta condición clínica.
Resultados
La GPCTCECHIA para los trastornos disóciales, es una guía de práctica clínica basada en la evidencia estructurada a través de los siguientes acápites:
1. Presentación.
2. Introducción.
3. Objetivos.
4. Condiciones generales (alcance, población objeto).
5. Definiciones y/o abreviaturas.
6. Patogénesis y teorías explicativas.
7. Epidemiología.
8. Signos y síntomas.
9. Criterios diagnósticos (CIE10).
10. Clasificación.
11. Comorbilidad.
12. Psicofármacos.
13. Protocolo de intervención Psicoterapéutica.
14. Criterios de finalización del tratamiento.
15. Anexos.
Como aporte inédito generado a través del proceso de práctica se logró la construcción del protocolo de intervención psicoterapéutica, el cual contempla 4 fases (Ver Figura 1).

El contacto clínico o encuentro se constituye como un aspecto necesario para garantizar un acercamiento adecuado con el paciente y, por ende, un proceso psicoterapéutico óptimo. De la misma manera, y teniendo en cuenta que, por la edad, muchas veces los niños no son buenos informantes, para el registro de la historia clínica, es necesario contar con información suministrada por los padres o acudientes. Por consiguiente, los ítems a evaluar deben ser:
• Datos de identificación.
• Motivo de consulta.
• Descripción del problema-situación.
• Resumen de antecedentes relevantes.
• Examen mental.
• Evaluación por áreas.
• Estrategias para comprobación de hipótesis.
• Análisis o formulación clínica.
• Impresión diagnóstica.
La fase número 3, protocolo de intervención psicoterapéutica, se desarrolló a partir de la revisión teórica científica de los signos y los síntomas asociados a este tipo de trastornos y estipulados en los manuales diagnósticos - CIE 10 y DSM V. Asimismo, se retomó un compendio de técnicas de intervención psicológicas adscritas al paradigma cognitivo comportamental, a partir de las cuales se establecieron las acciones psicoterapéuticas a implementar.
En concordancia con lo anterior, la Tabla 1, contiene los aspectos psicológicos y las posibles acciones estratégicas asociadas a los signos y síntomas correspondientes a cada subárea. Los aspectos psicológicos, se entienden como aquellos procesos involucrados y trastocados por la presencia de los trastornos disóciales y de las emociones mixtas. A partir de los procesos psicológicos identificados, se establecen las acciones estratégicas, comprendidas como herramientas psicológicas con las cuales se estructura la intervención psicoterapéutica.
Tabla 1. Aspectos psicológicos y acciones estratégicas
|
Subárea |
Signos / síntomas |
Aspectos psicológicos |
Acciones estratégicas |
|
|
Cognitivo |
Signos |
1. Justificaciones constantes de las acciones realizadas 2. Locus de control externo 3. Escasa tolerancia a la frustración 4. La inteligencia suele impresionar clínicamente inferior al promedio 5. Ausencia total de preocupación por las consecuencias negativas de sus acciones. |
• Pensamiento • Razonamiento • Percepción • Autoconcepto • Autoestima • Juicio • Planificación • Motivación |
• Restructuración cognitiva • Identificación emocional • Entrenamiento en auto instrucción • Entrenamiento en automonitorieo • Entrenamiento en habilidades para la vida - cognitivas • Normatización y establecimiento de límites • Entrenamiento en toma de decisiones y resolución de conflictos • Entrenamiento en estrategias de afrontamiento |
|
Síntomas |
1. Percepción errónea sobre las intenciones de los otros 2. Interpretación hostil y amenazante del entorno 3. Autoestima baja 4. Desinterés por la valía de los demás 5. La persona se describe a sí misma como fría e insensible (componente emocional encubierto) 6. Desinterés por asuntos relacionados con la familia, la escuela y las relaciones sociales 7. Rechazo, dificultad o indiferencia con respecto a la identificación o expresión emocional 8. Sensación de autosuficiencia y superioridad 9. Sensación de injusticia y malestar ante la frustración 10. Creencias normativas justificadoras de la agresión. |
|||
|
Emocional / fisiológico |
Signos |
1. Sensibilidad dura 2. Inhibición en la expresión emocional 3. Incapacidad o dificultad para identificar y expresar sentimientos 4. Tensión corporal - facial |
• Emoción |
• Autorregulación fisiológica • Autorregulación emocional • Expresión emocional • Entrenamiento en habilidades para la vida - emocionales |
|
Síntomas |
1. Dolor de estómago 2. Dolor de cabeza 3. Hiperventilación 4. Tensión corporal |
|||
|
Comportamental |
Signos |
1. Actitud irritable e imprudente 2. Comportamientos agresivos o testarudos 3. Presencia de conductas reactivas negativas que pueden encubrir: hurtos, fraudes, daño a un bien o propiedad y actos de vandalismo 4. Desafío y oposición a las personas que representan autoridad 5. Irritabilidad, rabietas y conductas imprudentes |
• Actitudes • Control de impulsos |
• Autocontrol |
|
Relacional / social |
Signos |
1. Escasa empatía 2. Poca preocupación por los sentimientos, deseos y bienestar de los demás 3. Muestra mayor preocupación por los efectos de sus acciones sobre sí misma que sobre los demás 4. Dificultad en las relaciones con figuras de autoridad adultas |
• Lenguaje • Comunicación • Interacción |
• Entrenamiento en habilidades para la vida -sociales • Entrenamiento en valores pro sociales • Normatización y establecimiento de límites • Psicoeducación en valores • Entrenamiento en comunicación asertiva • Trabajo en equipo |
En concordancia con lo anterior, en la Tabla 2, se presenta la estructura general del protocolo de intervención para los trastornos disóciales y de las emociones mixtas. En este sentido, el objetivo terapéutico se estructura a partir de los elementos que conforman los aspectos psicológicos anteriormente identificados, es decir, son aspectos macro que engloban necesidades interventivas más específicas, que se constituyen como los objetivos intermedios o de cada sesión. Asimismo, las técnicas se establecen como aquellas estrategias o herramientas, que desde la epistemología psicológica, permiten alcanzar un objetivo terapéutico, haciendo uso de múltiples recursos según requiera la situación. Por último, los indicadores de logro dan cuenta de los alcances mínimos esperados en el paciente tras un proceso interventivo.
La estructura general del protocolo de intervención, es una guía clínica que surge de una amplia revisión bibliográfica a partir de la cual se establecen los objetivos, técnicas, indicadores y recursos factibles de ser utilizados para desarrollar procesos interventivos en los trastornos disóciales y de las emociones mixtas. Sin embargo, el profesional de la salud que haga uso de ella, no está exento de contribuir y enriquecer la intervención desde su experiencia, estilo terapéutico, recursos personales y lectura clínica de la situación particular que cada paciente represente.
Tabla 2. Estructura general del protocolo de intervención
|
Objetivo terapéutico |
Objetivos de la sesión (Intermedios) |
Técnicas |
Indicadores de Logro |
Recursos |
||
|
Fortalecimiento de la autorregulación fisiológica y emocional |
1. Psicoeducación en autorregulación emocional / fisiológica 2. Entrenamiento en autorregulación emocional / fisiológica 3. Entrenamiento en manejo de tensión y estrés |
• Técnicas de respiración • Técnicas de relajación • Imaginación guiada • Visualización • Mindfulness |
1. El menor identifica sus estados emocionales y sus reacciones corporales 2. El menor adquiere y pone en práctica herramientas que le permiten autorregularse en situaciones específicas en su vida |
• Adecuación ambiental (ambiente tranquilo, aislado, libre de distractores) • Música • Colchonetas |
||
|
4. Psicoeducación emocional 5. Entrenamiento en identificación emociones 6. Entrenamiento expresión emocional 7. Enlace cognición, emoción, conducta (explicación de la triada) |
• Verbalización • Autorregistro guiado • Ventilación emocional • Juego • Arteterapia • Psicoeducación en emociones básicas |
3. El menor identifica sus propias emociones y las etiqueta 4. El menor expresa sus emociones y las relaciona con situaciones cotidianas 5. El menor comprende la relación pensamiento, emoción, conducta y la aplica en situaciones propias |
• Tarjetas/fichas con emociones (dibujo) • Espejos • Hojas de papel • Colores |
|||
|
Modificación de pensamientos disfuncionales propios y hacia los demás |
8. Fortalecimiento del autoconcepto, autoestima y autoimagen 9. Identificación de los significados y atribuciones externas (personas, mundo, situaciones) |
• Detención del pensamiento • Reestructuración cognitiva • Autoregistro guiado • Dibujo • Cuento |
1. El menor es capaz de definirse como persona (fortalezas y debilidades) 2. El menor reconoce las consecuencias de su forma de ser 3. El menor reconoce la necesidad de cambio e identifica los aspectos por mejorar 4. El menor logra diferenciar los pensamientos funcionales y disfuncionales en su vida 5. El menor identifica y realiza comparaciones entre los diferentes tipos de pensamientos y sus consecuencias 6. El menor |
• Espejo • Hojas de papel • Colores • Dibujos • Fotografías |
||
|
Psicoeducación en normatización y establecimiento de límites |
10. Explicación de la importancia y necesidad de las normas y los límites 11. Establecimiento de normas y límites (compromiso) 12. Psicoeducación en valores |
• Ensayo conductual • Juego de roles • Juego • Contrato conductual • Refuerzos sociales • Autorregistro |
1. El menor comprende la importancia necesidad de cumplir con las normas 2. El menor reconoce la autoridad y la respeta. 3. EL menor reconoce y establece las normas y reglas que debe cumplir 4. El menor coloca en práctica las normas y los límites establecidos 5. El menor comprende el significado e importancia de los valores 6. El menor reconoce la función de los valores en su vida cotidiana 7. El menor actúa en concordancia con los valores aprendidos. |
• Hojas de papel • Hojas de situaciones (representación) • Caricaturas o superheéroes |
||
|
Entrenamiento en autocontrol |
13. Psicoeducación sobre la importancia del autocontrol 14. Identificación de conductas adecuadas e inadecuadas 15. Fortalecimiento del control de impulsos |
• Semáforo • Auto instrucción • Auto monitoreo • Programación conductual • Economía de fichas • Tiempo fuera • Autorregistro guiado • Modelamiento y moldeamiento |
1. El menor comprende la importancia del autocontrol 2. El menor reconoce conductas adecuadas e inadecuadas en las diferentes esferas de su vida 3. El menor identifica las consecuencias de las conductas adecuadas e inadecuadas en las diferentes esferas de su vida 4. El menor asocia estados emocionales como causa y consecuencia de las conductas adecuadas e inadecuadas 5. El menor coloca en práctica las estrategias para lograr el autocontrol |
• Paletas de colores (amarillo, verde y rojo) • Hojas de papel • Tablero de actividades • Fichas de intercambio o recompensas • Fichas de situaciones |
||
|
Fortalecimiento de la capacidad de planificación y flexibilidad cognitiva |
16. Entrenamiento en toma de decisiones y resolución de conflictos 17. Entrenamiento en estrategias de afrontamiento |
• Juego de roles • Imaginación y visualización • Terapia de solución de problemas • Auto instrucción • Enseñanza problémica • Cuentos |
1. El menor comprende una situación específica (problema) e identificar prioridades para su solución. 2. El menor es capaz de tomar decisiones 3. El menor identifica las consecuencias de sus actos / decisiones 4. El menor es capaz de reflexionar y explicar las consecuencias de sus acciones 5. El menor diseña un plan concreto para solucionar una situación específica |
• Hojas de situaciones • Hojas de papel • Colores • Juegos didácticos |
||
|
Entrenamiento en habilidades sociales para la vida |
18. Psicoeducación sobre la importancia de las habilidades sociales 19. Fortalecimiento de la empatía 20. Entrenamiento en comunicación asertiva 21. Fortalecimiento del trabajo en equipo y relaciones interpersonales |
• Juego de roles • Terapia grupal • Juego • Ensayo conductual • Reforzamiento social y material • Modelamiento y moldeamiento |
1. El menor comprende la importancia de las habilidades sociales en su vida. 2. El menor identifica estados emocionales en las demás personas 3. El menor reconoce las consecuencias (positivas y negativas) de sus acciones sobre los demás 4. EL menor comprende y establece diferencias entre la comunicación pasiva, agresiva y asertiva. 5. El menor se expresa de manera asertiva en sus procesos de interacción 6. El menor es capaz de vincularse a un equipo de trabajo para lograr una meta específica. 7. El menor reconoce los beneficios del trabajo en equipo |
• Hojas de situaciones • Hojas de papel • Colores • Recompensas • Juegos didácticos • Materiales de juego |
||
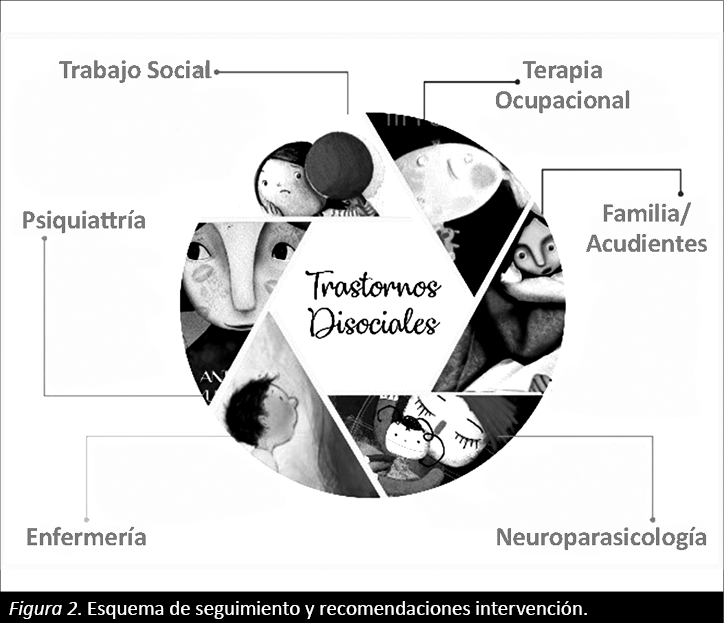
En cuanto al seguimiento y recomendaciones, teniendo en cuenta la influencia que el ambiente o contexto de desarrollo tiene sobre la etiología y el mantenimiento de los trastornos disociales y de las emociones mixtas, es necesario tener en cuenta el abordaje multidimensional que tienen este tipo de patologías. Por un lado, se requiere generar procesos educativos y de concientización sobre la patología y el manejo de ésta, con los padres o acudientes del paciente, con el fin de garantizar al máximo la prevención de recaídas y el fortalecimiento de aprendizajes adquiridos en el periodo de atención intramural. En segunda instancia, es vital el trabajo interdisciplinar para la intervención clínica, por lo tanto, es pertinente establecer procesos de comunicación permanente con algunos servicios ofrecidos en la institución, entre los cuales se encuentran: psiquiatría, enfermería, terapia ocupacional, trabajo social y psicología. En este sentido, este proceso permite evaluar la eficacia de la intervención, la permanencia de los beneficios adquiridos y el control de la calidad y garantía de los servicios ofrecidos. (Ver Figura 2).
Además, se establecieron los criterios de finalización del tratamiento, teniendo en cuenta de manera general aspectos como:
1. Evidencia de la modulación emocional.
2. Desaparición sintomática entre un 80% o 90%.
3. Aprendizaje de estrategias de afrontamiento.
4. Presencia de alternativas de respuesta en términos de salud mental positiva.
5. Compañía de cuidadores psicoeducados.
6. Vinculación productiva en actividades cotidianas.
7. Presencia de pensamientos positivos adaptativos y funcionales.
8. Cumplimiento de la mayoría (80 % y 90%) de los indicadores de logro propuestos en el protocolo de intervención.
Finalmente, de acuerdo con el convenio para práctica académica celebrado entre la Universidad Mariana y El Hospital San Rafael de Pasto, en el cual se establece el trabajo cooperativo para propiciar un espacio que le permita a los estudiantes de pregrado aplicar y ampliar a través de la práctica los conocimientos teóricos adquiridos, se otorgan los derechos de autor por igual a las dos instituciones, para el uso y reproducción de la Guía de Práctica Clínica para el diagnóstico e Intervención Psicoterapútica de los Trastornos del Comportamiento y de las Emociones de Comienzo Habitual de Infancia y Adolescencia - Trastornos Disociales (GPCTCECHIA - Trastornos Disociales).
Discusión
La Orden Hospitalaria de San Juan de Dios, Hospital San Rafael de Pasto, es una institución privada sin ánimo de lucro que ofrece atención integral en salud mental, con el fin de responder humana y científicamente a las necesidades de los usuarios, sus familias y la comunidad. La Orden hospitalaria, está comprometida con el alcance de altos estándares de calidad, el mantenimiento de la responsabilidad social y la excelencia en el cuidado de la salud integral de las personas. Los procesos de atención clínica en la institución, están enmarcados desde una perspectiva multidisciplinar, en la cual intervienen profesionales de diversos campos científicos como la medicina general, psiquiatría, psicología, enfermería, terapia ocupacional, nutrición y dietética, trabajo social, educación física, química farmacéutica, entre otros, quienes tiene como objetivos principales “la estabilización en la fase aguda de la enfermedad, la contención intrahospitalaria de los riegos generados por la enfermedad, el empoderamiento de derechos y deberes y la psicoeducación de la familia” (Orden hospitalaria San Juan de Dios, Hospital San Rafael de Pasto, 2016 , p.5).
En este sentido, a través de la implementación de su política de calidad y su sentido humano, la institución propende por la generación e implementación de diversos procesos, por medio de los cuales, espera en la medida de lo posible, responder a las demandas y exigencias del medio; acciones que están enmarcadas dentro de una responsabilidad humana, social y ambiental. Por lo tanto, tal y como se manifiesta en uno de los objetivos institucionales, el Hospital San Rafael, busca “establecer programas de mejoramiento continuo para incrementar los niveles de eficacia, eficiencia y efectividad de los procesos de la institución” (Orden Hospitalaria de San Juan de Dios, Hospital San Rafael de Pasto, 2013, s.p.).
Por consiguiente, todo lo concerniente a la intervención en salud mental, debe estar constantemente en revisión y actualización, con el propósito de generar procesos organizados y sistemáticos que velen por la adecuada y oportuna atención a los usuarios. De esta manera, la construcción de la GPCTCECHIA para los Trastornos Disociales, responde a una necesidad que no es tangencial a los requerimientos del contexto, tanto interno como externo de la institución, tal es así que, la Guía de Práctica Clínica, asume una de las principales metas de la institución: “crear mecanismos de articulación de la información y comunicación a nivel interno y/o externo que permita la toma de decisiones basadas en hechos y datos” (Orden Hospitalaria de San Juan de Dios, Hospital San Rafael de Pasto, 2013, s.p.).
En este orden de ideas, la búsqueda de la articulación interdisciplinar, permite velar por la seguridad y salud mental de los niños y niñas, por medio del fortalecimiento de los mecanismos de comunicación entre las múltiples disciplinas que, desde su quehacer profesional, intervienen en todos los procesos de atención clínica de la Unidad Infantojuvenil. Por ende, el común acuerdo profesional, permite establecer los lineamientos necesarios para el diagnóstico, intervención psicoterapéutica y ruta de atención integral de dicha población; aspectos que:
Cobran sentido en la medida en que flexibilizan y amplían los marcos de referencia de la realidad, a partir de la permeabilidad entre las verdades de cada uno de los saberes, suponiendo diversos grados de colaboración y cruce entre ellos para lograr mayor pertinencia y alcance. (Uribe, 2011, p. 151).
Por lo tanto, desde la noción de un funcionamiento sistemático y sinérgico, la articulación de diferentes perspectivas profesionales fortalece la construcción conceptual –diagnóstico- interventiva - tratamiento de los trastornos disociales, que finalmente se evidencia y materializa en el logro del bienestar de la población infantojuvenil. Desafortunadamente, tal como se registra en la encuesta nacional de salud mental en Colombia, los trastornos disóciales tienen una prevalencia entre el 0,2 y 0,4 % (Ministerio de Salud [MINSALUD], 2015) lo cual representa en porcentaje de niños y niñas de la población del país, incluido en ese rango, padecen o han padecido este trastorno. Además, este tipo de patologías, está fuertemente relacionado con un nivel bajo socioeconómico (MINSALUD, 2015), hecho que genera gran preocupación y afectación en las familias, la escuela y la sociedad en general, puesto que las características propias de los trastornos disociales, limitan el desarrollo integral de los menores.
Desde la perspectiva social y relacional, se presentan dificultades que obstaculizan y limitan el desarrollo de procesos de aprendizaje y adaptación entre los cuales están el asumir normas, interactuar adecuadamente con la familia como primer núcleo social, establecer relaciones interpersonales con sus pares, desempeñarse adecuadamente en el ámbito escolar, entre otros. Por otro lado, los menores que tienen este padecimiento, sufren significativas consecuencias en relación a la percepción de sí mismos y la construcción de su autoconcepto, autoestima y autoeficacia, aspectos que sientan, en gran medida, las bases de la estructuración de los patrones cognitivos y emocionales que rigen la conducta de los seres humanos (Vásquez, Feira, Palacios y De la Peña, 2010).
De ahí, la importancia y necesidad de establecer prácticas y procesos clínicos óptimos y oportunos para el abordaje de los trastornos disóciales, ya que, hacer caso omiso de éstos o incurrir en un manejo inadecuado, exacerba las posibilidades del surgimiento de resultados con pronósticos nefastos, puesto que, si bien es cierto que el curso de este tipo de trastornos es variable y muchas veces tiene remisión en la vida adulta, existe una alta probabilidad que a futuro, a causa de un mal proceso psicoterapeútico “los individuos con trastorno disocial corren el riesgo de experimentar posteriormente trastornos del estado del ánimo, trastornos de ansiedad, trastornos somatomorfos y trastornos por consumo de sustancias psicoactivas” (Vázquez, et al., 2010, p. 15).
En concordancia con lo anterior, actualmente, diversas investigaciones postulan un enfoque multicausal para la explicación patogénica de los trastornos disóciales, debido a que se reconoce la incidencia de diversos focos etiológicos en su desarrollo. En este sentido, tal como lo expresa los estudios realizados por De la Peña-Olvera (2003), Vásquez et al. (2010) y Rodríguez (2017), existen dos tipos de influencias relacionadas con el desarrollo de esta patología: las endógenas o aspectos intrínsecos como los factores biológicos, genéticos y psicológicos, y las exógenas entre las cuales están los factores socioculturales, económicos, familiares y ambientales.
Factor Psico-biológico
Se ha observado mayor prevalencia de partos traumáticos y traumatismos cráneo encefálicos (…), así como mayor presencia de signos neurológicos blandos; (…) y mayores niveles de testosterona en el líquido cefalorraquídeo (…) se han encontrado también bajos niveles de actividad noradrenérgica en esta población. (De la Peña, 2003, p. 127).
Algunos estudios indican una mayor frecuencia de los trastornos disociales en el sexo masculino en todas las edades, con síntomas más agudos y aparición en edades más tempranas. Asimismo, existen relaciones diferenciadas entre los aspectos genéticos con la agresividad, los factores ambientales con los actos delictivos no agresivos y el comportamiento criminal de inicio temprano con el contexto de desarrollo (Rodríguez, 2017).
Factor Genético
Los niños y adolescentes de “carácter difícil” tienen mayor probabilidad de desarrollar trastornos disociales, debido a que el temperamento se considera como un elemento de la personalidad de origen genético, por lo tanto, se ha demostrado que la presencia de psicopatología en los padres, es un factor de riesgo para la adquisición y desarrollo de esta patología (De la Peña, 2003; Vásquez, et al., 2010). Sin embargo, hasta el momento no ha sido posible identificar un gen específico asociado a estos trastornos, ante lo cual, se ha concluido que, la patología puede desencadenarse debido a la interacción de muchos genes entre sí y de estos con los factores ambientales (Rodríguez, 2017).
Factor Psicológico
Se ha asociado la presencia del trastorno disocial con algunos rasgos de personalidad, entre los cuales se destacan la reactividad, la prevalencia de respuestas disfuncionales ante los estímulos del medio y la escasa cordialidad relacionada con dificultades en empatizar (Rodríguez, 2017). Asimismo, son comunes las respuestas con patrones oposicionistas, un elevado nivel de actividad y una baja adaptación social, la presencia de conductas violentas y berrinches, el constante mal humor, manifestaciones de agresividad, dificultad para desarrollar progresivamente la tolerancia a la frustración, y dificultad para establecer y mantener relaciones sociales maduras, según lo esperado para la edad (De la Peña, 2003; Vásquez, et al., 2010).
Con respecto al ámbito neuropsicológico, los estudios evidencian dificultades en el funcionamiento del lóbulo frontal del cerebro, lo cual interfiere con la capacidad de planificar, evitar riesgos y aprender de experiencias negativas; relaciones entre la segregación de los niveles de serotonina y la agresividad; y consecuencias entre el bajo nivel de cortisol y la prevalencia de los trastornos disociales (Vásquez, et al., 2010).
Factor Sociocultural
Los estudios indican que la variable familiar es determinante en la etiología de los trastornos disóciales, entre algunas de las características relacionadas con la génesis y evolución de esta patología están: las pautas de crianza asociadas con educación rígida y punitiva caracterizada por graves agresiones físicas, verbales o psicológicas que desarrollan comportamientos agresivos mal adaptativos; condiciones caóticas en el hogar; el divorcio con relaciones hostiles persistentes o prevalencia de familias muy numerosas o con poca cohesión; y situaciones de abuso, el maltrato infantil y la negligencia.
Asimismo, cobra importancia la influencia etiopatogénica de las manifestaciones de la conducta disócial o delincuencial en los padres, la disciplina familiar inconsistente, el consumo de alcohol y sustancias psicoactivas dentro del núcleo familiar o cerca del entorno de vivienda, problemas prenatales y perinatales y el padecimiento de trastornos psiquiátricos como antecedente familiar. (De la Peña-Olvera, 2003; Vásquez, et al., 2010; Rodríguez, 2017).
De igual manera, condiciones socioambientales como sufrir de privaciones para la satisfacción de las necesidades básicas, pertenecer a un bajo nivel socioeconómico, vivir en zonas urbanas marginadas o en comunidades con altos índices de criminalidad, las situaciones de desempleo en los padres o cuidadores primarios, la falta de una red de apoyo social y la escasa o nula participación en las actividades de la comunidad, se constituyen como factores desencadenantes de los trastornos disóciales (De la Peña, 2003; Vásquez, et al., 2010; Rodríguez, 2017).
En concordancia con lo expuesto anteriormente, es imperante resaltar que en Colombia el trastorno disócial, supone uno de los diagnósticos más recurrentes en la atención primaria de salud y en la unidad de salud mental. Según, el estudio de Rodríguez, (2017), este tipo de diagnóstico “es la principal causa de consulta en los servicios de salud mental infantil y juvenil, junto con el TDAH, y es un motivo frecuente de consumo de recursos en educación y en los dispositivos dependientes de servicios sociales” (pp. 73-74), situación que conlleva repercusiones en el desarrollo individual, académico y social de los sujetos, así como también, en el pronóstico y calidad de vida tanto para el paciente como para sus cuidadores.
En este orden de ideas, la información recopilada por el Instituto Nacional de Salud, evidencia que, Colombia ocupa los cinco primeros puestos en la prevalencia de algunas enfermedades mentales, entre las cuales están: el trastorno por control de impulsos, el trastorno de ansiedad, el trastorno por consumo de sustancias psicoactivas, el trastorno por déficit de atención, los trastornos del estado de ánimo, entre otros. Específicamente el trastorno disocial, se ubica en el cuarto puesto de la lista (Posada, 2013).
En este mismo sentido, algunos autores estiman que la prevalencia de los trastornos mentales continua incrementando y su afección está encaminada a la población infantil, a los adolescentes y los adultos jóvenes, desencadenado actualmente que 2 de cada 20 niños que son atendidos en las unidades de salud mental, tiendan a desarrollar alguna patología como “ansiedad de separación, trastorno de pánico, trastorno de ansiedad generalizada, trastorno depresivo, trastorno oposicionista desafiante, déficit de atención e hiperactividad y trastorno disócial” (Gómez, 2015, p. 29).
Con respecto a la prevalencia estadística por sexo, las investigaciones indican que existe un mayor predominio del trastorno disocial en hombres que en mujeres, con un porcentaje que varía dependiendo la edad. Por debajo de los 10 años, las cifras oscilan entre el 4% y 7% en varones y 2% y 3% en mujeres. En el periodo de la adolescencia, el porcentaje presenta un incremento del 8% y 9 % para ambos sexos (Rodríguez, 2017). Cabe mencionar, que el nivel socioeconómico se ha convertido en un importante catalizador en el desarrollo del trastorno disócial, debido a que los entornos menos favorecidos, tienden a presentar una mayor recurrencia de esta patología (Rodríguez, 2017).
Desde una perspectiva más contextualizada, la OHSJD Hospital San Rafael de Pasto, reporta en el perfil de morbilidad por egreso hospitalario según categorías y grupos de edad (Ver Tabla 3), los siguientes datos estadísticos, correspondientes a los años 2014 a 2017, en relación a los trastornos disociales y trastornos mixtos de la conducta y de las emociones en población infantojuvenil.
Tabla 3. Perfil de Morbilidad por Egreso Hospitalario según Categorías y Grupos de Edad
|
Causas de morbilidad por egreso hospitalario según categorías de causas (0 a 19 años) |
||||||||
|
2014 |
2016 |
2016 |
2017 |
|||||
|
0-9 |
10-19 |
0-9 |
10-19 |
0-9 |
10-19 |
0-9 |
10-19 |
|
|
Trastornos de la conducta |
2 |
6 |
29 |
3 |
67 |
|||
|
Trastornos mixtos de la conducta y de las emociones |
5 |
9 |
4 |
1 |
10 |
|||
|
Total |
7 |
15 |
33 |
81 |
||||
Fuente: Oficina de Sistemas, OHSJD Hospital San Rafael de Pasto, 2018.
De un total de 118 casos atendidos por la institución con población infantojuvenil en el año 2014 el 5,92%, es decir 7 casos, correspondieron a diagnósticos de trastornos de la conducta disócial (2) y trastornos mixtos de la conducta y de las emociones (5), en población entre los 10 y 19 años (Oficina de Sistemas, Hospital San Rafael de Pasto, 2018). Para el año 2015, el Hospital San Rafael, atendió 249 situaciones relacionadas con el manejo clínico y de la salud mental de niños, niñas y adolescentes, de las cuales el 6,02% fueron diagnosticados con trastorno de la conducta disócial (6) y trastorno mixto de la conducta y de las emociones (9), en un rango de edades entre los 10 y 19 años (Oficina de Sistemas, Hospital San Rafael de Pasto, 2018).
Con respecto al año 2016, la institución recibió 537 casos clínicos para atención de población infantojuvenil 0 a 19 años, de los cuales 33 correspondientes al 6,14% del total, representaron diagnósticos de trastorno de la conducta disócial (29) y trastorno mixto de la conducta y de las emociones (4) (Oficina de Sistemas, Hospital San Rafael de Pasto, 2018).
Finalmente, para el año 2017, fueron atendidos 1034 situaciones relacionadas con la atención de niños, niñas y adolescentes, representando el 7,83% del total de los casos recibidos (Oficina de Sistemas, Hospital San Rafael de Pasto, 2018). En este periodo, se codificaron 3 diagnósticos de trastorno de la conducta disócial en un rango de edad de 0 a 9 años y 67 entre los 10 y 19 años. Con respecto a los trastornos mixtos de la conducta y las emociones, se registró 1 diagnóstico en edades comprendidas entre los 0 y 9 años y 10 entre los 10 y 19 años.
Los datos consolidados en el perfil de morbilidad por egreso hospitalario según categorías y grupos de edad (Oficina de Sistemas, Hospital San Rafael de Pasto, 2018), demuestran una prevalecía, con un incremento considerable en los últimos cuatro años, en la atención clínica y psicoterapéutica de los trastornos de la conducta disócial y trastornos mixtos de la conducta y las emociones en población.
Lo anterior, corrobora la necesidad y pertinencia de la creación de la guía de práctica clínica que oriente el establecimiento de rutas eficientes y efectivas de comunicación y enlace interdisciplinar, que permita la unificación de criterios en el proceso de atención e intervención con este tipo de usuarios, con el fin de alcanzar resultados exitosos en el servicio, más aún, reconociendo la situación sociocultural y económica característica de esta población y sus núcleos cercanos de desarrollo. Además, teniendo en cuenta los resultados de la fase diagnóstica realizada en la institución, y la evidencia de la inexistencia de guías y protocolos de atención e intervención integral para la población infantil, así como también la ausencia de investigaciones en este campo, la GPCTCECHIA para los trastornos disociales, se constituye como un aporte disciplinar desde la psicología, lo cual indiscutiblemente permite optimizar el servicio de niños y adolescentes.
Conclusiones
Los espacios enfocados a la formación disciplinar generan un aporte invaluable tanto para la construcción personal, como para el ámbito académico, es por eso que el resultado de este proceso formativo deja un producto consolidado y es la GPCTCECHIA, que se convierte en una herramienta estratégica para conocer, identificar y abordar la condición clínica de los trastornos disóciales. En este sentido, la GPCTCECHIA es una guía orientadora que surge para dar respuesta a las demandas y exigencias del campo de la salud mental, debido a que plantea procesos claros y eficientes en la fase diagnóstica y de intervención en la atención clínica de la población infantojuvenil.
De igual manera, el proceso de construcción de la guía clínica contempló un aspecto importante, la articulación de diversos campos, es decir, un trabajo interdisciplinar, el cual tuvo como principal objetivo velar por la seguridad y salud mental de la población infantojuvenil, a través del fortalecimiento de los mecanismos de comunicación entre las múltiples disciplinas que, desde su quehacer profesional, intervienen en los procesos de atención clínica.
Asimismo, es necesario resaltar que durante el proceso investigativo se realizó una aproximación teórica y documental a profundidad que permite conocer de manera más detallada la etiología de los trastornos disóciales, la prevalencia a nivel nacional y regional, la clasificación, comorbilidad y los signos y síntomas presentes en esta condición clínica.
Por otra parte, a partir de la fase diagnóstica, fue posible evidenciar algunas dificultades en el proceso de atención clínica, que específicamente se reflejan en la organización y comunicación desde las diferentes disciplinas, debido a que, hasta el momento no se sigue un protocolo unificado de intervención, y esto posiblemente puede limitar el abordaje integral en la OHSJD Hospital San Rafael de Pasto, por tal razón, se vislumbra la importancia de continuar procesos que permitan una unificación en la atención e intervención.
Finalmente, la GPCTCECHIA, traza un camino para que futuros proyectos investigativos orienten sus propuestas hacia el fortalecimiento de los objetivos institucionales, los cuales están encaminados a la creación de mecanismos de articulación de la información y comunicación a nivel interno y/o externo que permita la toma de decisiones basadas en hechos y datos válidos y confiables, para generar procesos organizados y sistemáticos que velen por la adecuada y oportuna atención a los usuarios.
Referencias
Arévalo, R., Fonseca, G., Ortuño, G. y Arévalo, D. (2011). Elaboración de Guías de Práctica Clínica, Basado en las Evidencias, Parte I. Rev Med La Paz, 17(2), 63-69.
Arévalo, R., Fonseca, G., Ortuño, G. y Arévalo, D. (2012). Elaboración de Guías de Práctica Clínica, Basado en las Evidencias, Parte I. Rev Med La Paz, 18(1), 82-94.
De la Peña, F. (2003). Tratamiento multisistémico en adolescentes con trastorno disocial. Salud Publica de México, 45(1), 124-131.
Gómez, M., Arango, E. y Molina, D. (2010). Características de la teoría en el trastorno disocial de la conducta. Psicología desde el Caribe, 26, 103-118.
Gómez, C., Ruiz, M. y Fernández, A. (2009). Retraso mental. En E. H., Bernard, y C. Brisset (Ed 8). Tratado de Psiquiatría (pp. 613-634). Barcelona: Masson SA.
Ministerio de la Protección Social. (2010). Guía Metodológica para la elaboración de Guías de Atención Integral en el Sistema General de Seguridad Social en Salud Colombiano. Recuperado de https://www.minsalud.gov.co/salud/Documents/Gu%C3%ADa%20Metodol%C3%B3gica%20para%20la%20elaboraci%C3%B3n%20de%20gu%C3%ADas.pdf
Ministerio de Salud. (2015). Encuesta Nacional de Salud Mental (Tomo 1). Recuperado de http://www.visiondiweb.com/insight/lecturas/Encuesta_Nacional_de_Salud_Mental_Tomo_I.pdf
Orden Hospitalaria San Juan de Dios, Hospital San Rafael de Pasto. (2016). Portafolio de servicios. Recuperado de http://www.hospitalsanrafaelpasto.com/site/index.php/nuestros-servicios/book/80?page=5
Orden Hospitalaria San Juan de Dios, Hospital San Rafael de Pasto. (2016). Objetivos de calidad. Recuperado de http://www.hospitalsanrafaelpasto.com/site/index.php/quienes-somos/objetivos-de-calidad
Organización Panamericana de la Salud. (1999). Trastornos mentales y de comportamiento de la décima revisión de la clasificación internacional de las enfermedades (CIE 10). Recuperado de http://ais.paho.org/classifications/Chapters/pdf/Volume2.pdf
Posada, J. (2013). La salud mental en Colombia. Biomédica, 33(4). Recuperado de http://www.scielo.org.co/pdf/bio/v33n4/v33n4a01.pdf
Rodríguez, P. (2017). Trastornos del comportamiento. Pediatr Integral, XXI(2), 73-81.
Vásquez, J., Feria, M., Palacios, L., y De la Peña, F. (2010). Guía Clínica para el Trastorno Disocial. México: Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz.
Verdejo, A. y Bechara, A. (2010). Neuropsicología de las funciones ejecutivas. Psicothema, 20(2), 227-235.